En los últimos años, la alergia al látex ha adquirido gran importancia en el ámbito de la salud. Hoy en día, debido a la pandemia por COVID-19, la hipersensibilidad o alergia al látex se acrecienta y por lo tanto representa uno más de los problemas de salud pública.
La alergia al látex de caucho natural, afecta del 0.3% al 1% de la población en general. Su prevalencia es mayor entre trabajadores de la salud (2.8%-17%), como consecuencia de la utilización y manipulación de objetos con látex de manera prolongada. Además, son múltiples los objetos que se manejan en la vida cotidiana dentro y fuera del área hospitalaria. Muchos de ellos están fabricados con látex, lo cual suponen un riesgo para la salud.
Lo anterior sugiere, una alta probabilidad de desarrollar alergia al látex, e indica la necesidad de enfocar la atención a aquellos con hipersensibilidad a este componente.
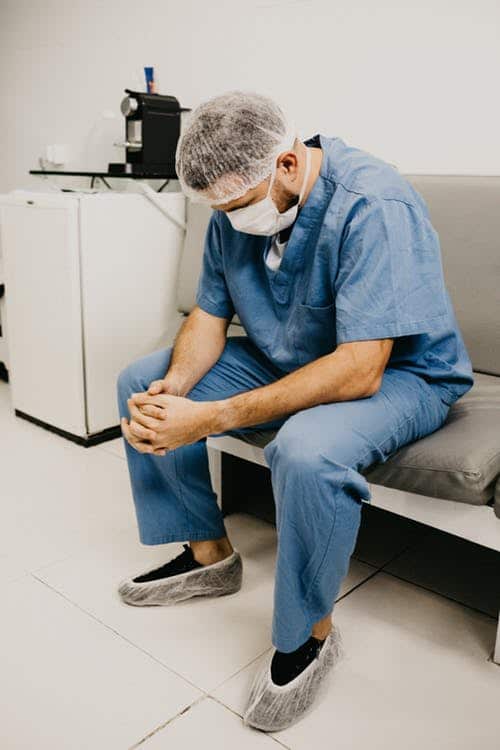
Los efectos de la hipersensibilidad puede influir directamente en el desarrollo profesional y en la calidad de vida del personal de salud
Son diversas las manifestaciones clínicas causadas por alergia al látex, especialmente en el personal sanitario. Los efectos de este, puede influir directamente en el desarrollo profesional y en la calidad de vida del personal de salud. En pocas palabra implica deficiencia en la atención a nivel hospitalario.
Contenidos
¿Que es el látex?
El látex, es un líquido blanquecino lechoso producido por las células lactíferas del árbol Hevea brasiliensis (Hev b) en más de 90 %. El 10% restante se obtiene de diferentes árboles dependiendo del lugar. En México, procede del árbol del hule, que se cosecha en Oaxaca, Veracruz y Chiapas.
El látex, está compuesto de material soluble como acetona, ceniza, agua y proteínas. Estas ultimas, contienen potentes alérgenos, de los cuales se han identificado 250 diferentes polipéptidos y solo 15 están relacionados con problemas de la salud.
Por tanto, es un producto ampliamente utilizado, ya que forma parte de muchos objetos, debido a su resistencia y elasticidad. Y, en el campo de la salud, es común la presencia de muchos productos que contienen látex.
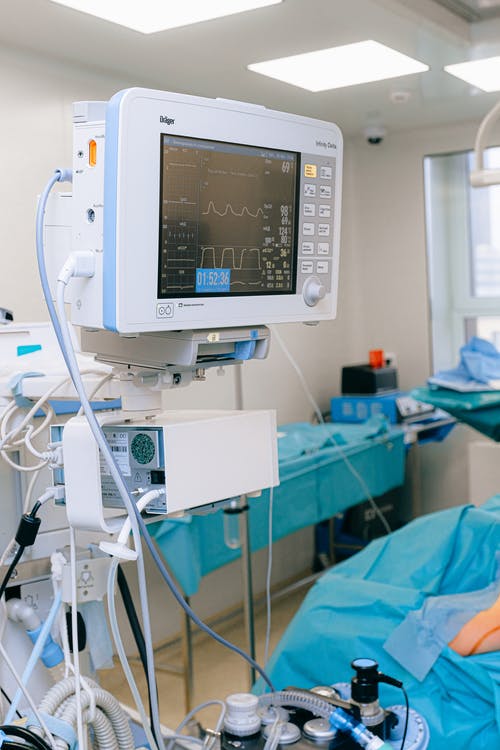
Látex, un producto ampliamente utilizado en el medio hospitalario
Utilización y productos con látex
El látex esta presente en productos como:
- Uso médico: Guantes quirúrgicos, drenajes, sondas tipo Foley, catéteres vasculares, mascara laríngea, oxímetro, bolsas de oxígeno, electrocardiograma, tubo endotraqueal, colchonetas, circuitos de anestesia, mascarillas Ambu, jeringas, sondas de aspiración, entre los más comunes.
- Uso cotidiano: Preservativos, equipo escolar, de natación y deportivos, adhesivos, mangueras, suela de zapatos, colchones, neumáticos, alfombras, almohadas, juguetes, globos, dispositivos electrónicos, entre otros.
Exposición y reacción por alergia al látex
La alergia o hipersensibilidad al látex es una alteración del sistema inmunológico debido a la exposición prolongada y continua en el uso de látex.
La exposición puede ocurrir como resultado de contacto directo con la piel y mucosas, por inhalación o ingestión del látex. Las reacciones puede ser de tipo alérgico o no alérgico. Frecuentemente la urticaria de contacto es la reacción alérgica inmediata más común en trabajadores médicos, debido al uso de guantes de látex.
Este tipo de reacción, está mediada por anticuerpos IgE (tipo I). Se presenta como eritema y edema localizado, generalmente se desarrolla en una hora y los síntomas se revierten después de varias horas. Además de las reacciones de hipersensibilidad inmediata, también es posible la hipersensibilidad mediada por células T tipo IV. Estas, desarrollan sintomatología retardada, como dermatitis alérgica de contacto.
La hipersensibilidad alérgica de tipo tardío, rara vez se evidencia. En este caso, la más frecuente es la dermatitis de contacto no alérgica (irritante o toxica). Es común en médicos, enfermeras, dentistas, laboratoristas; principalmente por el uso de jabón, desinfectantes, detergentes agresivos, uso de guantes, frecuente lavado de manos, etc.
Factores de riesgo
Los principales factores de riesgo son trabajar en el área hospitalaria , fabricar látex, el número de horas que utiliza guantes, productos de látex, exposición a otros irritantes de manos. Así como antecedente de atopia (otras reacciones alérgicas), defectos del cierre del tubo neural o numerosas cirugías.
Los factores de riesgo que pueden modificarse son, el número de horas de estancia hospitalaria, número de años de exposición y antecedente de atopia.

Trabajadores de la salud propensos a dermatitis de contacto irritable por exposición a sustancias desinfectantes y de limpieza
Muchos factores pueden estar involucrados en la aparición de diferentes lesiones de la piel. Los trabajadores de la salud están frecuentemente expuestos estos factores, lo que los hace particularmente propensos a la dermatitis de contacto irritable.
¿Por qué el personal de salud es el mas expuesto a alergia al látex?
A nivel mundial, se estima una prevalencia entre 0.8 y 6.5 % de alergia al látex. La exposición repetida a este material es el principal factor de riesgo para su desarrollo y es la segunda causa de anafilaxia (reacción alérgica grave). En el personal de salud, la prevalencia varía entre 10 y 15 %, siendo este el grupo mas expuesto.
Diversos estudios e investigaciones incluyen al personal médico, de laboratorio y de enfermería. Sin embargo, no suelen incluir a personal en formación médica, auxiliarles y/o cuidadores, que suele ser el de mayor grado de exposición laboral.
Cuales son las manifestaciones de alergia al látex
Las manifestaciones de la alergia al látex son muy variables dependiendo de los factores de riesgo, ya que pueden producirse por contacto vía cutánea, por mucosa o parenteral, también por trasferencia de sus antígenos por vía aérea.
El cuadro clínico de inicio suele tratarse de urticaria leve y evolucionar hasta cuadros anafilácticos
Los síntomas y signos que pueden presentar los pacientes alérgicos al contacto con material de látex pueden ser localizados o generalizados. En estos últimos, se presentan cualquiera de estas manifestaciones: urticaria, angioedema, rinitis, conjuntivitis, asma y anafilaxia. En un mismo paciente, los síntomas pueden progresar gradualmente según mantenga contacto con el látex.
El cuadro clínico de inicio suele tratarse de urticaria leve y evolucionar hasta cuadros más graves. No obstante, hay otros pacientes que permanecen estables con el paso del tiempo sin que sea posible predecir la evolución de esta enfermedad. El tiempo de latencia entre el contacto y los síntomas puede variar desde minutos hasta horas tras la exposición. La reacción en general es más severa a menor tiempo de latencia.
Por otro lado, la exposición directa a mucosa o por vía parenteral, conlleva el mayor riesgo de anafilaxia. Sin embargo, también se han descrito reacciones sistémicas graves tras exposición cutánea o respiratoria.
Tipos de dermatitis por alergia al látex
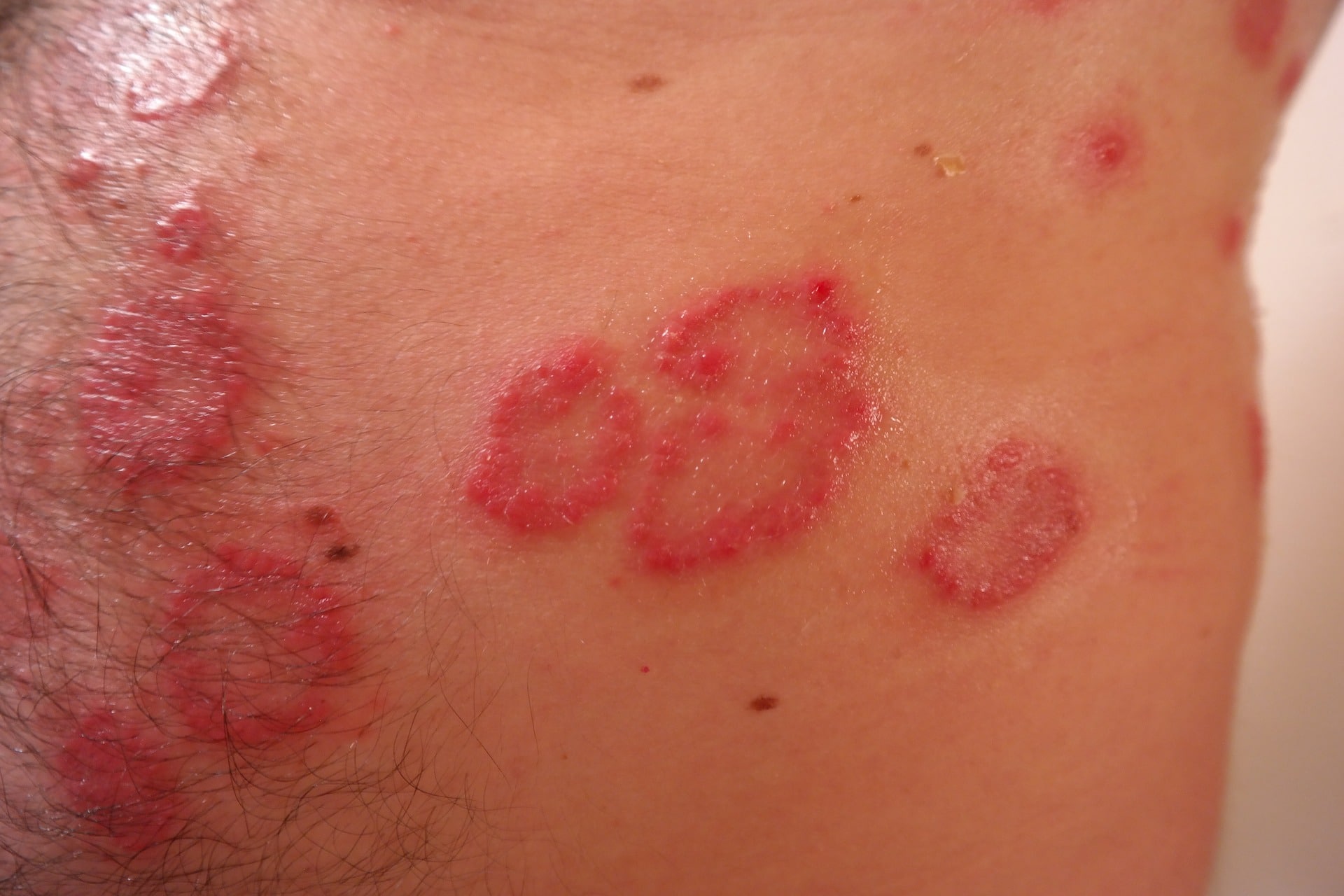
Dermatitis, como principal manifestación por alergia al látex
Irritativa
La manifestación cutánea más frecuente es una dermatitis irritativa en manos, asociada al contacto con objetos de látex (sobre todo guantes). Esta, no es mediada por mecanismo inmunológico y se ve favorecida por otros irritantes habituales en la vida cotidiana. Pueden ser jabones, detergentes, humedad mantenida, alimentos de origen vegetal, pudiendo aparecer, tras contacto reiterado, eritema, prurito, descamación y vesículas.
La atopia constituye un factor de riesgo para desarrollar dermatitis irritativa.
Proteica
La cronificación de las lesiones de urticaria, mediada por una alergia tipo I a las proteínas del látex, puede dar lugar a dermatitis proteica. Desde el punto de vista clínico, cursa como una combinación de una alergia inmediata y tardía, caracterizándose por su cronicidad con episodios reagudizados.
Sin embargo, no puede distinguirse de una dermatitis de contacto mediada por hipersensibilidad retardada.
De contacto
El cuadro clínico consiste en, la aparición de eritema y prurito en zona de contacto. Evoluciona con exudación, vesículas y finalmente descamación, que suele limitarse únicamente a las zonas de contacto con material de látex. Las localizaciones más frecuentes de esta patología son manos, pies y tercio inferior de piernas (especialmente en personas que emplean guantes y botas de goma).
Manifestaciones respiratorias
Las manifestaciones respiratorias son una de las formas más frecuentes de presentación en el personal sanitario. La forma aguda de rinitis, conjuntivitis y/o asma pueden formar parte de una reacción sistémica anafiláctica inducida por látex. Además, puede ocurrir como resultado de la inhalación del alergeno.

Los cuadros clínicos agudos pueden formar parte de una reacción sistémica inducida por látex
Manifestaciones clínicas
Las manifestaciones clínicas como el angioedema, la urticaria generalizada o el shock anafiláctico, pueden ocurrir en diversas circunstancias. Sin embargo, en la mayoría de las ocasiones se trata de reacciones perioperatorias.
Además de presentar urticaria-angioedema por contacto directo, puede iniciar síntomas respiratorios por inhalación de los aeroalergenos de látex. En la mayoría de los casos, debido al polvo de almidón de maíz suele recubrir el interior de los guantes.
Por otro lado, la anafilaxia por látex se caracteriza por la aparición de prurito, urticaria, rinoconjuntivitis, angioedema, dificultad respiratoria e hipotensión. Y puede ocurrir tras contacto inmediato con el alergeno por cualquier vía.
Como diagnosticar la alergia al látex y que pruebas se utilizan
Las alergias al látex se diagnostican en base a la historia clínica detallada. Se establece en el momento en que ocurre una reacción indeseable y la coincidencia con la exposición a productos de látex. Aunado además, al examen físico y pruebas diagnosticas (in vivo e in vitro).
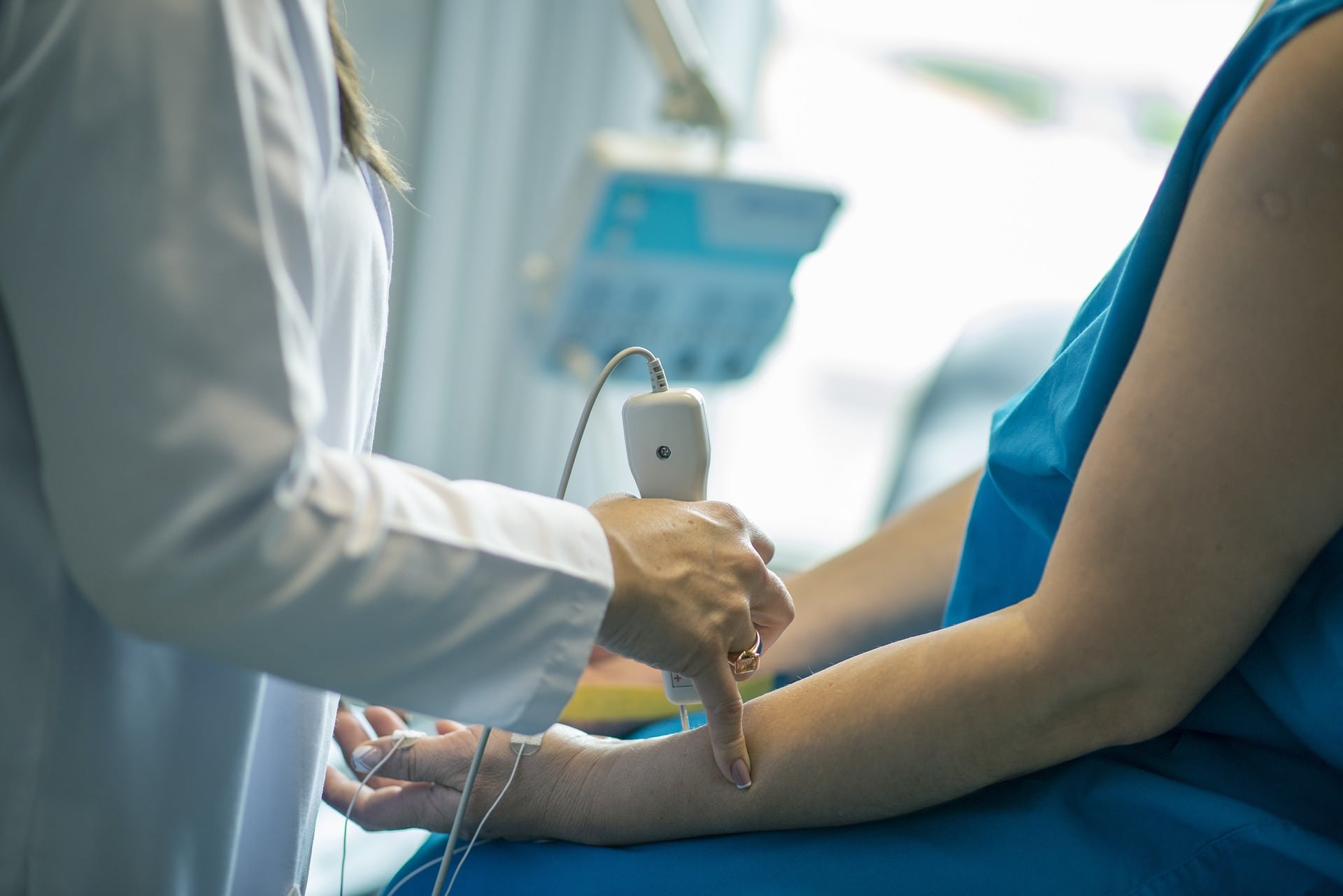
Evaluación diagnostica: examen físico y las pruebas in vivo e in vitro
De las pruebas in vivo, la más utilizada es la prueba de punción en la piel. Es el estándar de oro para establecer la reacción de hipersensibilidad inmediata a Hev b (componente principal del látex). En algunas ocasiones se realiza la prueba de parche para establecer las reacciones de hipersensibilidad retardada.
Sin embargo, durante la evaluación diagnostica hay que tener en cuenta que las pruebas cutáneas pueden dar falsos positivos o falsos negativos. Ya que, la presencia de soluciones de reacción cruzada a IgE pueden generar confusión en la muestra.
Reactividad cruzada entre látex y alimentos ¿Que es?…
El 10% de los trabajadores de la salud y el 28–67% de los pacientes con espina bífida muestran reacciones positivas en la prueba cutánea. Y solo una fracción de ellos sufren alergia al látex de manera significativa.
Las reacciones cruzadas entre látex y alimentos se da a través del reconocimiento de distintos antígenos por unos idénticos anticuerpos del tipo IgE. Estas, se encuentran asociadas con enfermedades atópicas (incluyendo rinitis y polen, así como alergias alimentarias) a tasas crecientes.
Algunos antígenos del látex están presentes en diferentes alimentos especialmente en alimentos de origen vegetal. La asociación se ha establecido, debido a la observación clínica de un número elevado de casos de hipersensibilidad a alimentos en pacientes alérgicos al látex.
La reactividad cruzada entre el látex y alimentos ha sido plenamente demostrada por inhibición de RAST (técnica de cuantificación de IgE), habiéndose identificado antígenos comunes. De entre los 13 alergenos identificados hasta el momento en el látex, sólo algunos juegan un papel importante en la reacción cruzada con alimentos.
Tipos de hipersensibilidad a alimentos asociada con alergia al látex
I.- Asociaciones frecuentes y significativas: Plátano, aguacate, kiwi, castaña.
II.- Asociaciones significativas, poco frecuentes: Papas, mariscos.
III.- Asociaciones comunes: Papaya, tomate, piña, mango, higo, frutos secos.
IV.- Asociaciones menos comunes: Guayaba, pescado, zanahoria, pera, fresa, cacahuete, pimiento, uva.
V.- Casos aislados: Coco, orégano, salvia, leche, espinaca, alubia verde.
Por lo tanto, la anamnesis en un paciente con sospecha de alergia a látex, se deben incluir siempre preguntas dirigidas a detectar problemas con alimentos. Por el contrario, si estamos ante un paciente con una reacción de hipersensibilidad alimentaria, se deben incluir preguntas sobre tolerancia al contacto con látex.
Tratamiento y recomendaciones: ¡Evitar la exposición al látex!
El tratamiento más eficaz es evitar la exposición al látex. Pero en la mayoría de los casos en hospitales no es posible evitarlo al 100 %. Por lo tanto, se considera esencial generar al menos un ambiente seguro para los sujetos con antecedentes de alergia o sensibilidad al látex.
En 2003, la American Academy of Allergy, Asthma & Immunology (AAAAI), publicó las recomendaciones para evitar el desarrollo de alergia al látex en el medio sanitario:
- Uso racional del látex.
- Evitar usar guantes empolvados y no estériles, así como utilizar los guantes estériles sin polvo. En caso contrario verificar que su contenido proteínico sea bajo.
- Realización de medidas para el mantenimiento de quirófano «libre de látex». Retiro de productos, limpieza del quirófano, correcto equipamiento con medicamentos en caso del desarrollo de anafilaxia.
Por otro lado, dentro del tratamiento para alergia al látex se habla de inmunoterapia, la cual no esta indicada en las guías oficiales. Sin embargo, en algunas revisiones sobre inmunoterapia, esta puede representar una opción en ciertos individuos con síntomas severos, quienes no pueden evitar la exposición.
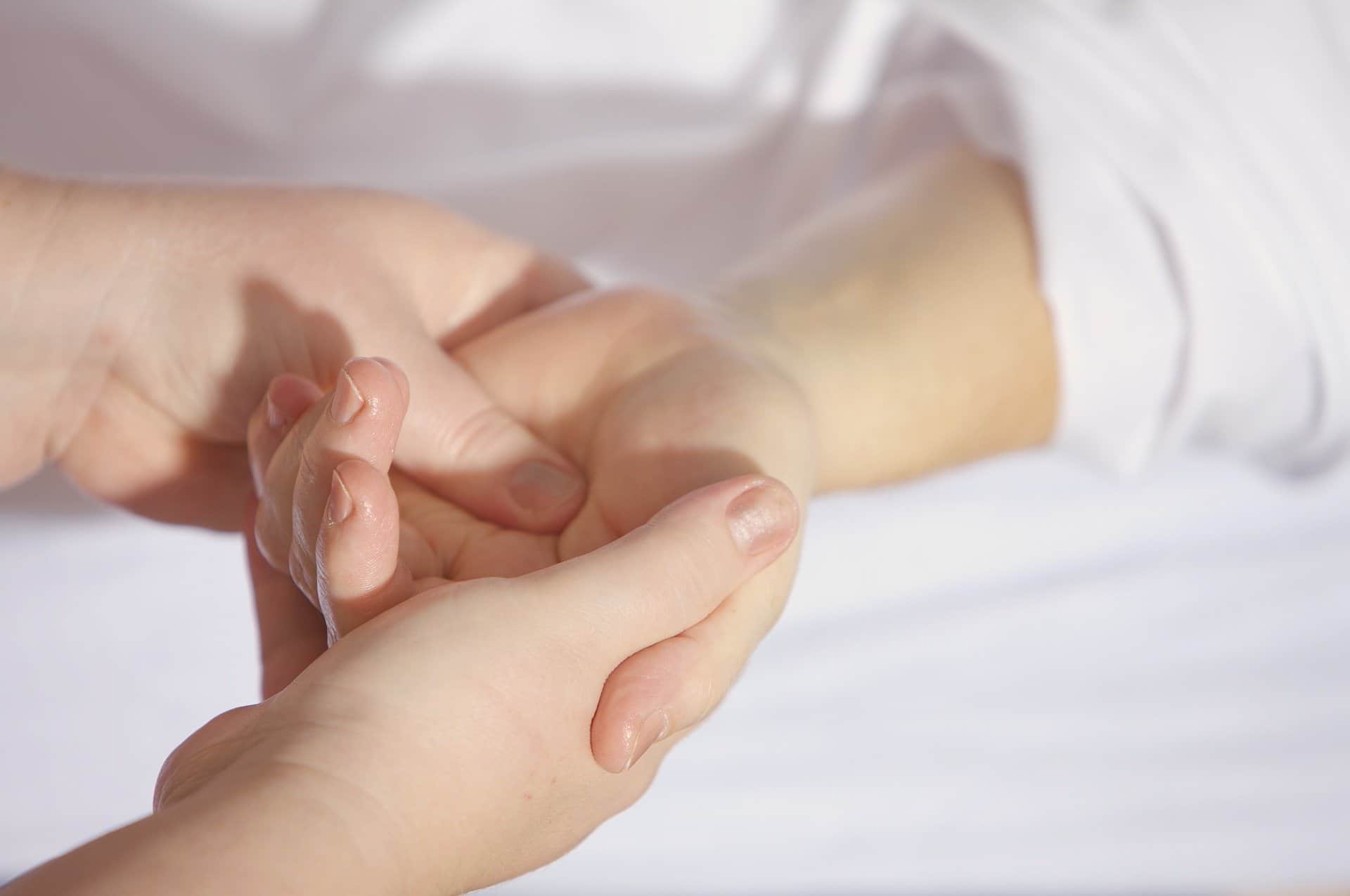
El tratamiento se basa principalmente en evitar la exposición al látex
Por lo tanto, el tratamiento se basa principalmente en evitar la exposición al látex, por lo que debe ser de forma multidisciplinaria.
Sin más, el tratamiento debe estar enfocado en la prevención primaria, mediante la creación de verdaderos espacios libres de látex. En la identificación oportuna de individuos con riesgo al desarrollo de hipersensibilidad y, en la prevención secundaria para el correcto uso de alternativas.
¿Como afecta la calidad de vida y la actividad laboral a profesionales de la salud?
Además de las manifestaciones clínicas, la hipersensibilidad puede influir directamente en el desarrollo profesional y en la calidad de vida de las personas.
Nienhaus y colaboradores en 2008, exploraron el efecto de intervenciones especificas en pacientes con alergia al látex. Pues, cuando se evita el contacto con este, la calidad de vida relacionada con la salud (CVRS) y la actividad laboral mejoran de manera significativa.
Evitar la exposición al látex, mejora significativa en la calidad de vida relacionada con la salud y la actividad laboral
Resultados similares fueron encontrados por Power et al en 2010. Ellos, detectaron una mejora en la CVRS en 39 trabajadores de la salud con alergia al látex después de evitar la exposición a este.
Así mismo, en 2005 Lewis-Jones y colaboradores, desarrollaron un cuestionario especifico sobre CVRS para identificar la alergia. En este, mostraron que tiene un efecto potencial tanto en pacientes como en cuidadores.
Recomendaciones por parte de la OMS
La Organización Mundial de la Salud (OMS), ha recomendado que se debe evitar ciertos malos hábitos. Entre ellos, lavarse las manos excesivamente y usar agua caliente, secado y uso inadecuado de manos y guantes, y frotarse excesivamente con desinfectantes. Se recomienda también que los trabajadores de la salud usen jabón para pieles sensibles, desinfectantes que contengan cremas hidratantes y guantes de látex sin polvo.
Sin embargo, debe tenerse en cuenta que no siempre es posible implementar tales medidas, especialmente en tiempos de pandemia y contingencia.
Referencias
Últimos 10 años
Liberatore, K. (2019). Protecting Patients with Latex Allergies Strategies to reduce risk and improve patient safety. A periodic column from the Pennsylvania Patient Safety Authority. J Allergy Clin Immunol Prac;119(1): 60-63.
Nowakowska‐Świrta, E., Wiszniewska, M. & Walusiak‐Skorupa, J. (2019). Allergen specific Immunoglobulin E to recombinant latex allergens in occupational allergy diagnostics. J Occup Health;61:378–386. DOI: 10.1002/1348-9585.12064
Arroyo-Cruz, M. E., Collado-Chagoya, R., Hernández-Romero, J., Alvarado-Gumaro, A. E. , García-González, A. C., Campos-Gutiérrez, R. I., Velasco-Medina, A. A. y Velázquez-Sámano, G. (2018). Sensibilización y alergia a látex en residentes quirúrgicos del hospital general de México. Rev Alerg Mex;65(2):128-139. Baiardini, I., Di Leo, E., Molinengo, G., Braido, F., Canonica, G.W. & Nettis, E. (2018). Latex Allergy and Occupational Exposure: The Patient`s Perspective. J Investig Allergol Clin Immunol;28(4): 269-271. Doi: 10.18176 / jiaci.0257.
Saleh, M. M., Forkel, S., Schön, M. P., Fuchs, T. & Buhl T. (2018). Profile Sshift in Latex Sensitization over the Last 20 Years. Int Arch Allergy Immunol:55-60. DOI: 10.1159 / 000492191.
Reyes-Caballero, O. B. y Fernández-Delgado, N. D. (2018). Alergia al látex: una complicación infrecuente del cateterismo. Rev Cubana de Hematología, Inmunología y Hemoterapia. Habana, Cuba; 34(3):1-5.
Liberatore, K., Kevin, J. & Kelly, M. D. (2018). Rostrum: Latex Allergy Risks Live On. J Allergy Clin Immunol Pract; 1:8-7.
Japundžić, I. & Lugović-Mihić, L. (2017). Skin Reactions to Latex In Dental Professionals. First Croatian Data. International Journal of Occupational Safety and Ergonomics. DOI: 10.1080/10803548.2017.1388026.
Últimos 15 años
Power, S., Gallagher, J. & Meaney, S. (2010). Quality of life in health care worker whit latex allergy. Occup Med, Lond;60:62-5.
Lewis-Jones, M.S., Dawe, R.S. & Lowe, J. G. (2005). Quality of life of patients with type one latex allergy. Use and primary validation of the QoLLA questionnaire. J Dermatol;153(1):1-98.
Lewis-Jones, M. S., Dawe, R. S. & Lowe, J. G. (2005). Quality of life of children with type one latex allergy and their parents: Use and primary validation of the QoLLA C and QoLLA P questionnaires. Br J Dermatol;153(1):83-4.
♦ ¡Espera mi siguiente Post!
Te ayudamos a cuidarte:
🤸♀️Mejora tu forma física, salud y autoestima aquí.
😁Vive sin ansiedad aquí.
🍉Alimentación para aumentar tu masa muscular aquí.
💪Entrenamiento para aumentar tu masa muscular aquí.
😴Evita el insomnio aquí.
✅Puedes encontrar las mejores ofertas de Amazon haciendo click aquí.


5 Comentarios
Me alegra que personas se preocupen en la salud en mi trabajo actual nos hacen utilizar guantes de látex y debido a eso tuve reacciones en mi piel y cada que uso de esos guantes las reacciones son mas agresivas .
No tenía idea del tema y eso que la medicina me apasiona. Muy bien abordado y sustentado. Muchas gracias por compartirlo.
Muy buena investigación, ya que es importante que la población y especialmente los del área de la salud sepan de las causas que tiene el uso excesivo del “látex” .
Una excelente información son los efectos secundarios que puede ocasionar el uso del látex, sobre nuestra piel. A veces desconoce uno la gran variedad de alergias que pudiese ocasionar este simple material. Ya que en el ámbito del trabajo se utiliza en varios equipos y aparatos.
Me alegro mucho por este tipo de información ya que en la mayoría , desconocemos de este tipo de información , tal vez no Soy médico o enfermera , pero si es bueno saber q hasta lo más cotidiano tenemos este tipo de material , que sin saber puede causar alguna alergia o puede ser peligrosa ? gracias por la información ?❤